Na jednej wizycie wykonuję kompleksowo badania profilaktyczne, które obejmują:
– Badanie ginekologiczne
– USG ginekologiczne przezpochwowe przezbrzuszne
– Badanie palpacyjne i USG piersi
– Badanie cytologiczne
– Ocena biocenozy pochwy preparat bezpośredni
Wizyta ginekologiczna :
Wizyta ginekologiczna rozpoczyna się od wywiadu lekarza, który pyta o przebyte choroby, ciąże i inne, niezbędne mu informacje. Obejmuje ona także palpacyjne badanie piersi. Badanie ginekologiczne odbywa się na fotelu ginekologicznym i polega na ocenie sromu, śluzówki pochwy oraz szyjki macicy.
Również pobierana jest wydzielina pochwowa do oceny mikroskopowej – tzw. wymaz bezpośredni (w nim można wykryć infekcję grzybiczą, pierwotniakową czy też bakteryjną pochwy). Następnie badaniem palpacyjnym przezpoochwowym, tzw. zestawionym, oceniana jest macica i przydatki (jajnik i jajowód), zagłębienie odbytniczo – maciczne, pęcherzowo – maciczne.
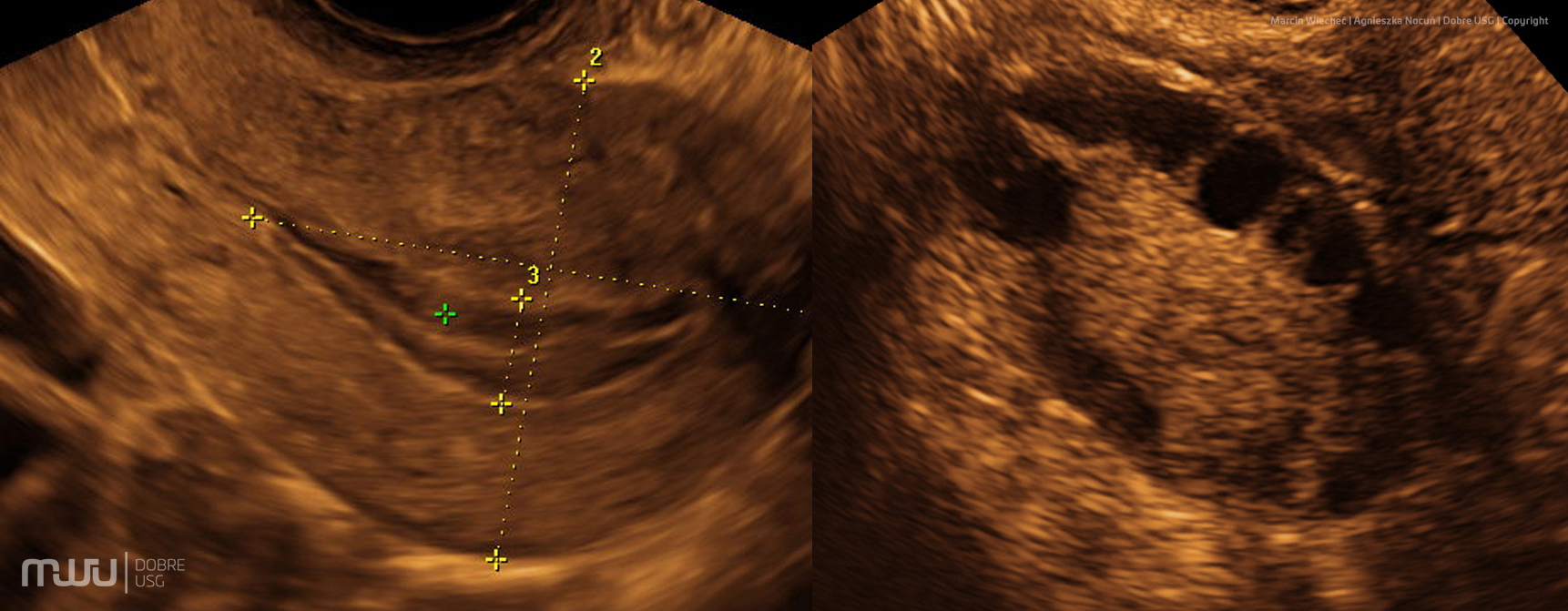
Następnie wykonywane jest badanie USG przezpochwowe lub przezbrzuszne, badanie usg piersi. Wykonywane ono jest aparatem wysokiej rozdzielczości, służącym również do badań 2D, 3D, 4D HD Live Doppler, Power Doppler (GE Voluson E6, Voluson S6).
Po badaniu omawiane są jego wyniki oraz wypisywane recepty.
W trakcie badania można również pobrać materiał do badania cytologicznego.
To podstawowa metoda diagnostyki we współczesnej ginekologii. Pozwala na ocenę struktur zarówno jajników, błony śluzowej (endometrium) i szyjki macicy.
USG przezpochwowe ;
Jest dużo dokładniejsze niż badanie przez powłoki brzuszne i daje możliwość wykrycia guzów, mięśniaków, torbieli czy innych zmian miednicy małej. Jest to także podstawowa metoda wykrywania zespołu policystycznych jajników.
Wykonywane ono jest aparatem wysokiej rozdzielczości GE Voluson E6, oraz aparatem GE Voluson S6, posiadającym możliwość obrazowania 2D, 3D, 4D, HD Live w kolorze, Doppler, Power Doppler , (badanie przepływów naczyniowych), elastografii.
USG ginekologiczne można wykonywać w dowolnej fazie cyklu. Trwa zwykle kilkanaście minut i nie jest bolesne, u niektórych kobiet wywołuje jednak pewien dyskomfort.
USG przezpochwowe wykonuje się jako podstawowy element badania ginekologicznego, jak również jest badaniem stosowanym w pierwszym trymestrze ciąży
Badanie cytologiczne :
W trakcie badania lekarz lub położna z certyfikatem za pomocą wziernika pobiera próbkę złuszczonego nabłonka z szyjki macicy pacjentki.
Badanie cytologiczne nie jest bolesne. Zaleca się żeby pierwszy raz wykonywać je między dwudziestym, a dwudziestym piątym rokiem życia lub wkrótce po rozpoczęciu współżycia.
Jest to rutynowe badanie, które zwykle przeprowadza się raz na 3 lata, w trakcie wizyty ginekologicznej. Jeżeli wynik badania jest nieprawidłowy: ASC, ASC-US, LSIL, cytologia może być zalecana co 6 miesięcy. Nie zaleca się wykonywać jej wcześniej niż na cztery dni po lub przed miesiączką – najlepiej zrobić je w pierwszej połowie cyklu.
Wykonujemy cytologię konwencjonalna na szkiełku oraz cytologię płynną.
Rekomendacje Polskiego Towarzystwa Ginekologicznego: „Zarówno konwencjonalna jak i płynna cytologia (liquid base cytology) są zalecane jako obowiązujące w przesiewowym badaniu cytologicznym. Zaleta techniki LBC są: zdecydowanie lepsza jakość uzyskanego preparatu (cienka warstwa komórek bez nakładania się, brak domieszki śluzu, krwi itp.), co może mieć wpływ na kwalifikacje do oceny oraz możliwość wykorzystania przechowywanego materiału komórkowego osadzonego w płynnym podłożu do dodatkowych badan diagnostycznych, np. detekcji materiału genetycznego, onkogennego typu HPV,Chlamydia Trachomatis, która może zostać wykonana po ocenie preparatu cytologicznego bez konieczności powtórnego wzywania kobiety.”
Materiał cytologiczny jest oceniany przez lekarza specjalistę ginekologa cytologa oraz w pracowni histopatologicznej “Hist-Med” – doktor M. Kosiński. Każde badanie jest weryfikowane przez lekarza histopatologa.
W przypadku wykrycia jakichkolwiek niepokojących zmian, kolejnym badaniem, które zaleca się wykonać jest kolposkopia, wymaz z szyjki na obecność DNA wirusa, badanie na obecność biłka P-16 i inne.
Badanie na obecność białka P-16 :
Badanie na obecność białka P16 – stanowi uzupełniającą diagnostykę raka szyjki macicy. Wykrywa zmiany nowotworowe we wczesnym stadium ich rozwoju. Identyfikuje komórki z zaburzonym cyklem komórkowym, co może być spowodowane infekcją wysokookogennym HPV. Badanie to jest testem immunologicznym, które opiera się na przeciwciałach monoklonalnych ukierunkowanych w preparatach cytologicznych przeciwko białku p16. Białko p16 odgrywa podstawową rolę podczas kontroli prawidłowego cyklu komórkowego. W dojrzałych komórkach ich poziom jest znacznie obniżony (są ledwie wykrywalne), natomiast w komórkach szyjki macicy, gdzie istnieją już niekorzystne dla zdrowia zmiany, poziom p16 jest odnotowywany jako znacznie podwyższony. Materiałem do badań jest wymaz z kanału szyjki macicy.
Wymaz bakteriologiczny :
Wymaz bakteriologiczny bezpośredni – jest to badanie specjalnie przygotownego preparatu bezpośrednio pod mikroskopem celem określenia infekcji bakteryjnej (Bacterial Vaginosis BV), grzybiczej (np. Candida Albicans), pierwotniakowej (Trichomonas Vaginalis) i innych. Pozwala on na szybką diagnostykę i leczenie infekcji.
Wymaz mikrobiologiczny na posiew i antybiogram (posiew z pochwy) – jest to badanie, którego celem jest wykrycie i identyfikacja patogenów występujących w próbkach materiału biologicznego; ustala się rodzaj flory mikrobiologicznej. Wynik badania informuje o istnieniu lub braku stanu zapalnego pochwy i jego ewentualnym rodzaju oraz wrażliwości na antybiotyk. Podczas badania z pochwy (w kilku miejscach: z przedsionka, cewki moczowej i sklepienia) pobierana jest wydzielina. Uzyskany rozmaz jest inkubowany na podłożach oraz badany pod mikroskopem.
Wymaz z pochwy może być pobrany również w kierunku wykrycia Chlamydia Trachomatis, Ureaplasma Urealitycum, Mycoplasma Genitalium lub Hominis i inne.
Badanie kolposkopowe :
Badanie, w trakcie którego lekarz za pomocą specjalistycznego przyrządu optycznego uzyskuje przestrzenny obraz szyjki macicy, sromu i pochwy. Dzięki temu może skutecznie ocenić barwę, czy strukturę nabłonka w celu diagnostyki chorób, w szczególności raka szyjki macicy.
Kolposkopia zwykle wykonywana jest jako uzupełnienie badania cytologicznego, w przypadku nieprawidłowego jej wyniku.
Nie wykonuje się jej w czasie miesiączki. Do opracowywania wyników kolposkopowych i ich archiwizacji posługujemy się programem IRIS, dzięki któremu możemy drukować obrazy w kolorzę z zaznaczonymi strefami do dalszej diagnostyki.
Badanie na obecność wirusa HPV :
Badanie na obecność wirusa HPV – wykrywa (zależnie od rodzaju) wirus HPV (brodawczaka ludzkiego), który występuje w kilkuset wariantachy- z nich ok. 30 odpowiedzialnych jest za zmiany chorobowe. Do przeprowadzenia tego badania pobiera się wymaz z szyjki macicy, np. podczas wymazu cytologii. Infekcja HPV (wirus brodawczaka ludzkiego) jest jedną z najpowszechniej występujących na świecie chorób przenoszonych drogą płciową. Prawdopodobieństwo, że aktywna seksualnie kobieta zostanie w ciągu jej życia zakażona wirusem HPV wynosi ponad 80%. Wysoki potencjał onkogenny posiada 15 typów wirusa HPV. Najczęściej występującym zakażeniem jest zakażenie wywołane przez typ HPV – 16 i 18. Odpowiadają one za około 70% wszystkich przypadków raka szyjki macicy. Typy wirusa HPV, zwane wirusami niskiego ryzyka onkologicznego, powodują powstanie zmian o charakterze łagodnym takich jak brodawki skórne lub brodawki narządów płciowych tzw. kłykciny kończyste występujące w obrębie pochwy, szyjki macicy i sromu (90% tego typu zmian powodują typy 6,11). U kobiet z infekcją HPV ryzyko wystąpienia raka szyjki macicy wzrasta nawet 100 – krotnie w porównaniu z kobietami, które nie zetknęły się z tym wirusem. W Polsce zarejestrowano trzy szczepionki przeciwko HPV: czterowalentną (Silgard), dwuwalentną (Cervirax) oraz dziewięciowalentną (Gardasil). Wszystkie szczepionki zapobiegają zakażeniu dwoma najpowszechniej występującymi onkogennymi genotypami wirusa HPV-16 i 18. Ponadto szczepionki czterowalentna i dziewieciowalentna chronią przed zakażeniem wirusami HPV-6 i 11 o niskim potencjale onkogennym, które są odpowiedzialne za powstanie brodawek płciowych (kłykcin kończystych). Schemat szczepienia szczepionkami: 0-2-6. Drugą dawkę szczepinki podajemy po 2 miesiącach od pierwszej dawki. Trzecią dawkę podajemy po 6 miesiącach od pierwszej. W chwili obecnej żadna z dostępnych metod profilaktyki raka szyjki macicy nie daje na tak radykalne zmniejszenie zapadalności na ten nowotwór jak szczepienie przeciwko wysokoonkogennym typom wirusa HPV.
Antykoncepcja :
Antykoncepcja – to metody środki służące do zapobieganiu ciąży. Planowanie, udostępnianie i stosowanię antykocepcji nazywane jest planowaniem rodziny. Pierwszym najważniejszym krokiem przed wyborem sposobu antykoncepcji jest wizyta u lekarza ginekologa. Specjalista ten może pomóc dobrać najlepszą metodę antykoncepcji dla danej kobiety.
Naturalne metody antykoncepcji nie zawsze są skuteczne. Wymagają cierpliwości, uwagi i dokładnej znajomości swojego ciała. Naturalne metody antykoncepcji dzielą się na: metodę termiczną, metodę owulacji Billingsa,
Prezerwatywa :
to najpopularniejszy środek antykoncepcyjny stosowany przez pary. Zabezpieczają one kobietę przed zajściem w ciążę oraz chronią ją przed rozmaitymi chorobami i infekcjami przenoszonymi drogą płciową.
Tabletki antykoncepcyjne: Wybór tabletek antykoncepcyjnych jest coraz większy – można zdecydować się na jedno – bądź dwuskładnikowe. Za ich pomocą można dodatkowo leczyć nieregularne miesiączki, trądzik czy zbyt małą krzepliwość krwi
Plastry antykoncepcyjne : jest to hormonalna metoda antykoncepcji dla wygodnych i zabieganych osób, które nie zawsze pamiętają o wzięciu tabletki o tej samej porze każdego dnia
Krążki dopochwowe : to kolejna metoda antykoncepcyjna wykorzystująca działanie hormonów. Jej zaletą jest ogromna wygoda – wystarczy zaaplikować elastyczny pierścień do wnętrza pochwy jeden raz na 3 tygodnie
Wkładka antykoncepcyjna :
Jest to wkładka w kształcie litery T, która musi zostać wprowadzona do macicy przez lekarza. Stanowi ona bardzo skuteczną metodę antykoncepcji i zapewnia ochronę na wiele lat. Istnieją wkładki hormonalne bądź takie, które wykorzystują działanie miedzi powodującej upośledzenie ruchliwości plemników
Wkładka domaciczna działa na kilka sposobów, co pozwala jej uzyskać dobry efekt antykoncepcyjny. Jako ciało obce powoduje ona sterylną (bez obecności bakterii) odpowiedź zapalną, która utrudnia przedostanie się plemnikom do jajowodu. Zawarta we wkładkach miedź zaburza procesy energetyczne w komórkach plemników oraz utrudnia zagnieżdżenie komórki jajowej. Progesteron zaś zwiększa lepkość śluzu, u części kobiet (25%) może zahamować owulację oraz powoduje atrofię endometrium, uniemożliwiając zagnieżdżenie się komórki jajowej.
Najwyższy wskaźnik Pearla (poniżej 0,2) posiadają najnowsze „spirale”w kształcie „nici”, jednak ich stosunkowo krótkie używanie przez kobiety nie ujawniło obecności ewentualnych działań niepożądanych
Skuteczność wkładek domacicznych jest najwyższa ze wszystkich odwracalnych metod antykoncepcji. Wpływ na to ma fakt, że o jej stosowaniu nie trzeba pamiętać codziennie czy raz w tygodniu. Kobiety, które zapominają o regularnym stosowaniu antykoncepcji, chętniej decydują się na kilkuletnie rozwiązanie, jakim jest wkładka domaciczna
Wkładka z dodatkiem miedzi
Wkładka wewnątrzmaciczna to długotrwała metoda antykoncepcyjna polegająca na umieszczeniu w macicy spirali wykonanej z plastiku z dodatkiem jonów miedzi. Wkładka może być stosowana przez kobiety, które nie mogą stosować antykoncepcji hormonalnej, a efekt antykoncepcyjny utrzymuje się przez 3 do 5 lat w zależności od rodzaju tzw. spirali.
Działanie antykoncepcyjne wkładki polega na utrudnieniu plemnikom dotarcia do jajowodu, unieruchomienie plemników dzięki jonom miedzi, a także przez zagęszczenie śluzu szyjkowego i uniemożliwienie implantacji zapłodnionej komórki jajowej.
Wkładka stosowana jest u kobiet, które już rodziły i nie mają problemów z obfitymi miesiączkami.
Wizyta recepurowa :
Jest to wizyta dla pacjentek, które przyjmują antykoncepcję doustną i potrzebują tylko recepty, ponieważ są w stałej kontroli ginekologicznej. Również ta wizyta dotyczy pacjentek, które chcą uzyskać receptę na tzw. tabletkę po stosunku (antykoncepcja awaryjna – Escapelle, Ella One).
Jeśli jednak pacjentka ma jakiekolwiek wątpliwości odnośnie leczenia lub potrzebuje zmiany terapii, powinna zapisać się na podstawową wizytę ginekologiczną.
KONTROLA OWULACJI :
Polega na monitorowaniu owulacji za pomocą badań USG, np. w celu diagnostyki przyczyn niepłodności. W trakcie jednego cyklu wykonuje się cztery badania ultrasonograficzne przezpochwowe, dzięki którym określić można wielkość pęcherzyków Graffa w jajnikach, a także ustalić dzień dokonanej owulacji.













 Poradnia psychiatryczna
Poradnia psychiatryczna Poradnia leczenia łysienia
Poradnia leczenia łysienia

